ZimVie NEW デザインコンセプト
「即時性と長期臨床実績」
インプラント埋入時および埋入後から長期の各時期にインプラントに要求される機能。
それぞれの期待に応えられるようTSXは設計されています。
Xceptional Immediacy
即時性の追求
TSXは抜歯窩への即時インプラント埋入に際し、特に尖端部での骨との嵌合を高めるようにデザインされています。1*

インプラント尖端部での初期安定性の獲得
TSXは、特に尖端部での骨との接触率IBIC(Initial Bone-to-Implant Contact)を高めるデザインを採用し、プライマリースタビリティの獲得が期待できます。IBICとプライマリースタビリティには高い相関関係があります。10
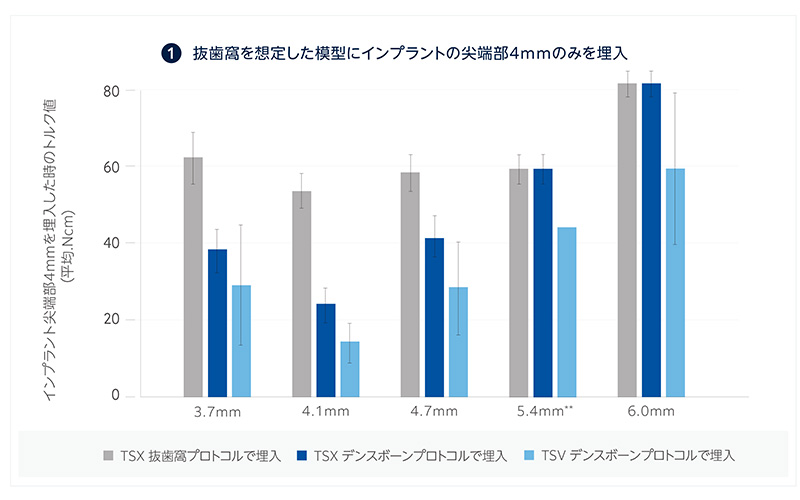
TSX インプラント尖端部における安定性の試験 1*
- TSX抜歯窩プロトコルで埋入した場合、埋入トルクが35Ncm以上。
- TSVインプラントに比べ、埋入時に骨と接触するインプラント表面積が25%増加(TSX抜歯窩プロトコルの場合) (In vitro 抜歯窩を想定した模型に、タップを使用せずインプラントの尖端部4mmのみを埋入)
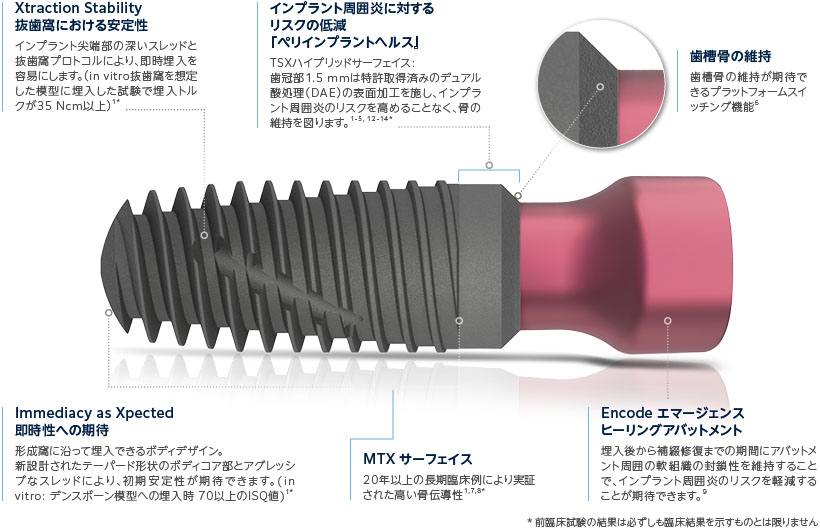
Xciting Advantages
歯槽骨の維持とインプラント周囲炎のリスク軽減

TSX ハイブリッドサーフェイス
TSXインプラントはカラー部とボディー部に異なる表面加工を採用しています。ボディ部には長期臨床実績のあるMTXサーフェイスを継続採用し、カラー部にはZimVie社で長年用いられているDAE加工を施しています。1-5, 12-14 *
ペリインプラントヘルス ー Peri-Implant Health ー
TSXインプラントのカラー部には、ZimVieインプラントで長年採用されてきた加工手法である特許取得済みのデュアル酸処理(DAE)を施しており、インプラント周囲炎リスクの軽減が期待できます。3
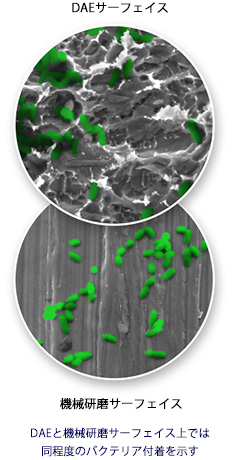
DAEサーフェイス
一般的にバクテリアが集合することでバイオフィルムの形成とインプラント周囲炎のリスクを高めます。粗さを抑えたDAE加工のサーフェイスは、機械研磨の表面と同程度のバクテリア付着を示し、バイオフィルムの形成およびインプラント周囲炎のリスクの軽減が期待できます。またDAEサーフェイスは機械研磨表面と比較して、骨とインプラントの高い接触率を保ちます。3-5
MTXサーフェイス
MTXサーフェスは、HA結晶顆粒を用いてグリッドブラスト処理を行い、フィクスチャー表面を表面粗さ1~2μmのマイクロピット状に加工した表面性状です。骨とインプラントとの高い接触率(BIC)および骨伝導能力があります。29, 30
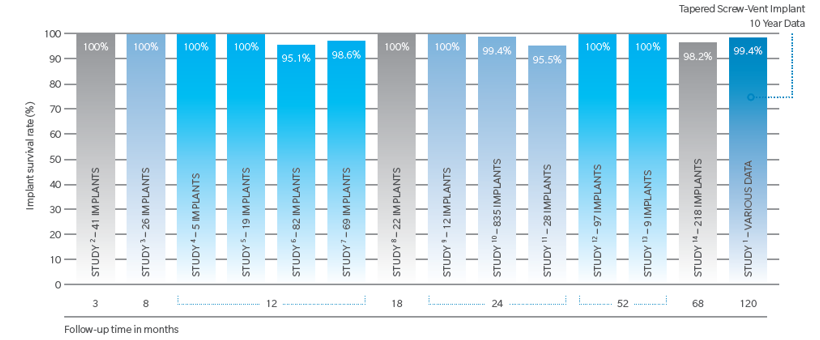
MTXサーフェイス長期臨床実績
Tapered Screw-Vent MTXインプラントの臨床生存率1,553本についての結果:15-28
- インプラントの生存率は平均98.7%(95.1%から100%の範囲)
- フォローアップ期間は3から120ヶ月まで(平均36.4ヶ月)
- それぞれの結果は、患者選択や臨床経験によって異なります。
- その他、数多くの短期的(5年以下)な臨床研究では、Tapered Screw-Vent®インプラントの品質、性能に関して、即時/待時埋入だけではなく、即時/待時荷重条件下で報告されています。
プラットフォームスイッチングの利点

TSXインプラントは歯槽骨の維持が期待できるプラットフォームスイッチングを採用しています。6
(TSXインプラント4.1mmD~6.0mmDはプラットフォームスイッチ対応)
The Platform Plus™ Technology プラットフォームテクノロジー
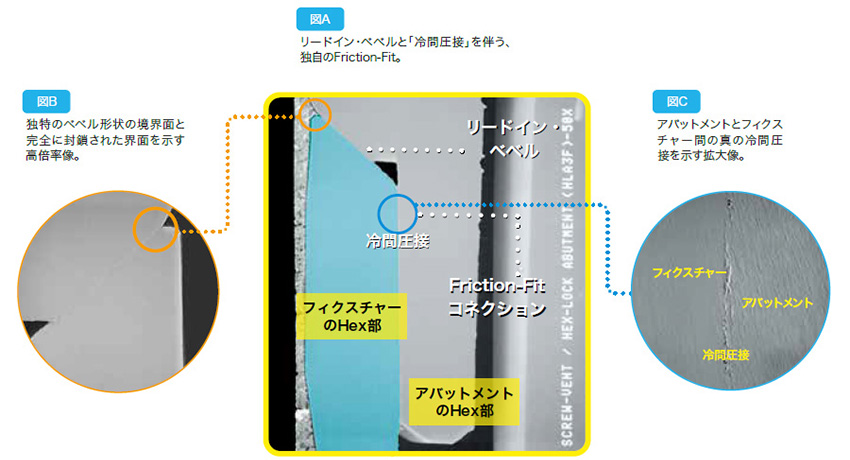
TSXインプラントシステムはTSVインプラントと共通となる独自の『プラットフォームテクノロジー』機能を備え、長期的な歯槽堤維持のための良好な状態を作ります。ZimVieの特許取得技術であるフリクションフィットを採用したインターナルHexコネクションはその独自のデザインにより歯槽堤にかかる荷重を軽減し、アバットメントスクリューの緩みを抑える事により骨レベル維持のための良好な状態をつくります。 33, 32
- リードインベベル( Lead-in Bevel ):フラットなバッドジョイントコネクションと比較して水平方向の応力を低減するようにデザインされています。 33
- フリクション フィット(Friction-Fit)コネクション:インターナルヘックスは冷間圧接で接続しスクリューの緩みにつながるアバットメントのマイクロムーブメントを低減します。 31, 32
- ディープ インターナルヘックス(1.5mm Deep Internal Hex):アバットメントのリテイニングスクリューを過度の荷重から守り、咬合圧をインプラントの奥深くへ分散します。 33, 32, 33
インプラントオーバーデンチャー用アタッチメント
『OverdenSURE(オーバーデンシュア)』

OverdenSURE アタッチメントシステムは、優れた審美性と機能性を提供する窒化ジルコニウムコーティングが特徴のインプラント オーバーデンチャー用アタッチメントです。修復の柔軟性を高めるために幅広いアバットメントサイズを提供し、臨床医にとって直感的に理解しやすいクラシックなシステムデザインとなっています。
TSX インプラント ラインナップ
カバースクリュー、アライメントピン付属
| インプラント 直径 |
プラット フォーム |
インターナル コネクション |
インプラントの長さ | ||||
| 8 mmL | 10 mmL | 11.5 mmL | 13 mmL | 16 mmL | |||
| 3.1 mmD | 2.9 mmD | 2.1 mmD | TSX31B8 | TSX31B10 | TSX31B11 | TSX31B13 | TSX31B16 |
| 3.7 mmD | 3.5 mmD | 2.5 mmD | TSX37B8 | TSX37B10 | TSX37B11 | TSX37B13 | TSX37B16 |
| 4.1 mmD | 3.5 mmD | 2.5 mmD | TSX41B8 | TSX41B10 | TSX41B11 | TSX41B13 | TSX41B16 |
| 4.7 mmD | 3.5 mmD | 2.5 mmD | TSX47B8 | TSX47B10 | TSX47B11 | TSX47B13 | TSX47B16 |
| 5.4 mmD | 4.5 mmD | 2.5 mmD | TSX54B8 | TSX54B10 | TSX54B11 | TSX54B13 | TSX54B16 |
| 6.0 mmD | 4.5 mmD | 2.5 mmD | TSX6B8 | TSX6B10 | TSX6B11 | TSX6B13 | TSX6B16 |
重要:TSX4.7 mmD インプラントは、緑のカラーコードの3.5 mm プラットフォームになります。
同様に、TSX6.0 mmD インプラントは、紫のカラーコードの4.5 mm プラットフォームになります。(TSV インプラントとは異なります。)
Encode®エマージェンスヒーリングアバットメント ラインナップ (TSX/TSVインプラント用)
| インプラント プラットフォーム |
エマージェンス プロファイル |
カフ高さ | ||
| 3 mm | 5 mm | 7 mm | ||
| NP (2.9 mmD) | 3.7 mmD | CEEHA333 | CEEHA335 | CEEHA337 |
| 4.5 mmD | CEEHA343 | CEEHA345 | CEEHA347 | |
| 3.5 mmD | 3.8 mmD | TEEHA333 | TEEHA335 | TEEHA337 |
| 3.5 mmD | 5.0 mmD | TEEHA353 | TEEHA355 | TEEHA357 |
| 3.5 mmD | 6.5 mmD | TEEHA363 | TEEHA365 | TEEHA367 |
| 4.5 mmD | 4.5 mmD | TEEHA443 | TEEHA445 | TEEHA447 |
| 4.5 mmD | 5.5 mmD | TEEHA453 | TEEHA455 | TEEHA457 |
| 4.5 mmD | 6.5 mmD | TEEHA463 | TEEHA465 | TEEHA467 |
販売名:TSXインプラント 承認番号:30500BZX00269000
製品資料ダウンロード
参考文献
1. Data on file.
2. Xuesong Wang, Olga Sanchez, Elnaz Ajami, Hai Bo Wen. Impact of Implant Surface Roughness on Pathogenic Bacterial Adhesion. Abstract N° EAO-266. European Association for Osseointegration, Geneva 2022. Accepted for publication at COIR Special Issue.
3. Zetterqvist L, Feldman S, Rotter B, et al. A prospective, multicenter, randomizedcontrolled 5-year study of hybrid and fully etched implants for the incidence of peri-implantitis. J Periodontol. 2010; 81:493-501.
4. Mendes VC, Moineddin R, Davies JE. Discrete calcium phosphate nanocrystalline deposition enhances osteoconduction on titanium-based implant surfaces. J Biomed Mater Res A. 2009; 90(2):577-85.
5. Davies JE, Ajami E, Moineddin R, Mendes VC. The roles of different scale ranges of surface implant topography on the stability of the bone/implant interface. Biomaterials 2013; 34:3535-35456
6. Lazzara RJ, Porter SS. Platform switching: a new concept in implant dentistry for controlling postrestorative crestal bone levels. Int J Periodontics Restorative Dent 2006; 26(1):9-17.
7. Trisi P, Marcato C, Todisco M. Bone-to-implant apposition with machined and MTX microtextured implant surfaces in human sinus grafts. Int J Periodontics Restorative Dent 2003; 23(5): 427-437.
8. Todisco M, Trisi P. Histomorphometric evaluation of six dental implant surfaces after early loading in augmented human sinuses. J Oral Implantol. 2006;32(4):153-166.
9. Abrahmsson I, Berglundh T, Lindhe J. The mucosal barrier following abutment dis/reconnection. An experimental study in dogs. J Clin Periodontal 1997 Aug; 24(8):568-72.
10. Huang HL, Tsai MT, Su KC, Li YF, Hsu JT, Chang CH, Fuh LJ, Wu AY. Relation between initial implant stability quotient and bone-implant contact percentage: an in vitro model study. Oral Surg Oral Med Oral Pathol Oral Radiol. 2013 Nov;116(5):e356-61.
11. Subramani et al. Biofilm on dental implants: a review of the literature. Int J Oral Maxillofac Implants 2009; 24(4):616-26.
12. Park SJ, Sanchez O, Ajami E, Wen HB. Bacterial Adhesion to Different Dental Implant Collar Surfaces: An in-vitro comparative study. 34th Annual Meeting Academy of Osseointegration, Washington, DC, March 2019.
13. Bermejo P, Sanchez MC, Llama-Palacios A, Figuero E, Herrera D, Sanz Alanso M. Biofilm formation on dental implants with different surface micro-topography: An in vitro study. Clin Oral Impl Res 2019; 30:725–734.
14. Albrektsson T, Wennerberg A. Oral Implant Surfaces: Part 1-Review Focusing on Topographic and Chemical Properties of Different Surfaces and In Vivo Responses to Them. Int J Prosthodont 2004; 17(5):536-543.
15. Data on file with ZimVie.
16. Shiigai T. Pilot study in the identification of stability values for determining immediate and early loading of Implants. J Oral Implantol. 2007;33:13-22.
17. Park SH, Lee KW, Oh TJ, Misch CE, Shotwell J, Wang HL. Effect of absorbable membranes on sandwich bone augmentation. Clin Oral Implants Res. 2008;19:32-41.
18. Steigmann M, Wang HL. Esthetic buccal flap for correction of buccal fenestration defects during flapless immediate implant surgery. J Periodontol. 2006; 77:517-522.
19. Lee CYS. Immediate load protocol for anterior maxilla with cortical bone from mandibular ramus. Implant Dent. 2006;15:153-159.
20. Cannizzaro G, Felice P, Leone M, Viola P, Esposito M. Early loading of implants in the atrophic posterior maxilla: lateral sinus lift with autogenous bone and Bio-Oss versus crestal mini sinus lift and 8-mm hydroxyapatite-coated implants. A randomised controlled clinical trial. Eur J Oral Implantol. 2009;2:25-38.
21. Siddiqui AA, O’Neal R, Nummikoski P, Pituch D, Ochs M, Huber H, Chung W, Phillips K, Wang IC. Immediate loading of single-tooth restorations: one-year prospective results. J Oral Implantol. 2008;34:208-218.
22. Ormianer Z, Schiroli G. Maxillary single-tooth replacement utilizing a novel ceramic restorative system: results to 30 months. J Oral Implant ol. 2006;32: 190-199.
23. Artzi Z, Parsori A, Nemcovsky CE. Wide-diameter implant placement and internal sinus membrane elevation in the immediate postextraction phase: clinical and radiographic observations in 12 consecutive molar sites. Int J Oral Maxillofac Implants. 2003;18:242-249.
24. Khayat PG, Milliez SN. Prospective clinical evaluation of 835 multithreaded Tapered Screw-Vent implants: results after two years of functional loading. J Oral Implantol. 2007;34:225-231.
25. Ormianer Z, Garg AK, Palti A. Immediate loading of implant overdentures using modified loading protocol. Implant Dent. 2006;15:35-40.
26. Lee CYS, Rohrer MD, Prasad HS. Immediate loading of the grafted maxillary sinus using platelet rich plasma and autogenous bone: a preliminary study with histologic and histomorphometric analysis. Implant Dent. 2008;17:59-73.
27. Lee CYS, Hasegawa H. Immediate load and esthetic zone considerations to replace maxillary incisor teeth using a new zirconia implant abutment in the bone grafted anterior maxilla. J Oral Implantol. 2008;34:259-267
28. Ormianer Z, Palti A. Long-term clinical evaluation of tapered multi-threaded implants: results and influences of potential risk factors. J Oral Implantol. 2006;32:300-307.
29. Rosenlicht JL. Advancements in soft bone implant stability. West Indian Dent J 2002; 6: 2-7.
30. Trisi P, Marcato C, Todisco M. Bone-to-implant apposition with machined and MTX microtextured implant surfaces in human sinus grafts. Int J Periodontics Restorative Dent 2003; 23(5): 427-437.
31. Mihalko WM, May TC, Kay JF, Krause WP. Finite element analysis of interface geometry effects on the crestal bone surrounding a dental implant. Implant Dent. 1992;1:212-217.
32. Chun HJ, Shin HS, Han CH, Lee SH. Influence of implant abutment type on stress distribution in bone under various loading conditions using finite element analysis. Int J Oral Maxillofac Implants. 2006;21:105-202.
33. Binon PP. The evolution and evaluation of two interference-fit implant interfaces. Postgraduate Dent. 1996;3:3-13.
34. Lazzara RJ, Porter SS. Platform switching: a new concept in implant dentistry for controlling postrestorative crestal bone levels. Int J Periodontics Restorative Dent 2006; 26(1):9-17.